Рада приветствовать Вас, доктор! Сейчас «ангелы в белых халатах» уже не обязаны давать клятву Гиппократа. Как Вы считаете, это как-то влияет на качество оказываемых медицинских услуг?
Э.Н.: Клятва Гиппократа подразумевает, что, когда ты делаешь выбор и решаешь стать врачом, то с той минуты твоя жизнь — уже не твоя. Это значит, что где бы ты не находился — в ресторане, своём доме, фойе театра или наполненной людьми улице — ты никогда не перестаёшь быть врачом. Быть медиком – это не профессия, ведь ты не можешь взять и ровно в 18:00 встать со своего рабочего места и пойти домой, ты всегда на работе, понимаешь? Поэтому врачебное ремесло – это, скорее, стиль жизни, по крайней мере, для меня. Я не думаю, что отмена этой клятвы как-то повлияла на качество медицинских услуг. Единственное, что действительно влияет на нашу работу – это любовь к своему делу. Если ты не любишь то, что ты делаешь, все данные клятвы будут просто пустыми словами.
Когда к Вам первый раз пришло осознание того, что Вы — врач-хирург?
Э.Н.: Я всегда знал, что буду врачом. Не хотел быть ни терапевтом, ни травматологом, ни кем-либо ещё. Чуть ли не с детского сада знал, что буду хирургом, позже уже чётко обрисовал для себя цель – стать хирургом-онкологом. У меня не было сомнений и мук выбора из серии «куда бы мне податься?!». Но в первый раз я по-настоящему ощутил себя врачом ещё во время моего обучения, когда мне пришлось в экстренном порядке делать открытый массаж сердца, спасая жизнь человеку. Вот тогда пробрало, да. Это чувство…его не передать словами.
А сейчас хоть иногда Вы чувствуете нечто подобное? Мне кажется, что со временем даже самые важные моменты могут поблекнуть.
Э.Н.: С тех пор прошло немало времени. Но каждый раз, когда я захожу в операционную, особенно на неотложную операцию, это чувство всегда со мной. В этот момент ты осознаешь, что кроме тебя, этому человеку никто не поможет, эдакий реальный супергерой из жизни. Было много моментов, когда я людей «с того света вытаскивал». Думал потом, что, если хоть раз ошибся, то ушел бы из медицины, не простил бы себя за это.
Правда ли, что врачи по-другому смотрят на людей? Что любая болезнь – это как сбой программы или своего рода «поломка механизма»?
Э.Н.: Я не знаю, как на пациентов смотрят мои коллеги по цеху. Врачи тоже люди, и мы так же все разные, каждый со своими взглядами на жизнь. У меня никогда не получалось смотреть на своих пациентов, как на поломанных роботов со встроенными механизмами. Для меня все они, в первую очередь, — доверившиеся мне люди, и их боль – это моя боль. Работать по-другому я не умею, да и не хочу.
Часто приходиться сталкиваться с онкологическими больными?
Э.Н.: Да, по этому региону 60% обращений в месяц мы получаем от пациентов с онкологическими диагнозами. Как правило, это рак желудка, толстой или прямой кишки, поджелудочной железы, печени и лёгких. Печальный факт — мировая статистика вообще показывает увеличение количества онкологических больных. Так, к примеру, рак желудка стоит на 3-4 месте в мире среди причин смертности от онкологических заболеваний. Но не стоит забывать, что в наше время подобный диагноз – это не приговор. Есть современные методики лечения, главное – успеть и не допустить прогрессирования болезни.
Звучит обнадеживающе. Какие методики Вы имеете в виду?
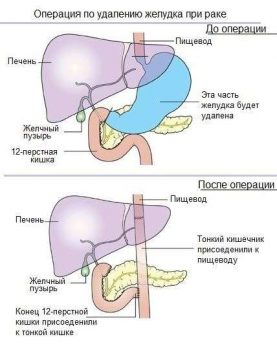 Э.Н.: Лапароскопическая онкохирургия – удаление новообразований через несколько небольших проколов в брюшной стенке. Так, недавно мы провели 5-часовую лапароскопическую операцию по удалению рака желудка – лапароскопическую гастрэктомию с D2-лимфодиссекцией. Подобная практика уже давно распространена среди передовых хирургов всего мира (США, Евросоюз, Япония, Южная Корея, некоторые клиники России), в Казахстане это пока четвертая, насколько мне известно, подобная операция по счёту.
Э.Н.: Лапароскопическая онкохирургия – удаление новообразований через несколько небольших проколов в брюшной стенке. Так, недавно мы провели 5-часовую лапароскопическую операцию по удалению рака желудка – лапароскопическую гастрэктомию с D2-лимфодиссекцией. Подобная практика уже давно распространена среди передовых хирургов всего мира (США, Евросоюз, Япония, Южная Корея, некоторые клиники России), в Казахстане это пока четвертая, насколько мне известно, подобная операция по счёту.
Я не совсем понимаю, как можно удалить опухоль через несколько маленьких проколов. Вы её прокалываете?
Э.Н.: Нет, проколы нужны не для этого. Через них мы вводим специальное оборудование и инструменты, оснащенные видеокамерой ультравысокого разрешения, чтобы врач мог в увеличенном 6-кратном размере рассмотреть брюшную полость пациента со всеми прилегающими внутренними органами, капиллярами, сосудами и структурами. Картинка с этих камер в режиме реального времени транслируется на большой экран, расположенный непосредственно в помещении операционной. Помимо оптики в брюшную полость вводятся миниатюрные хирургические инструменты, необходимые для прижигания и отсечения тех или иных тканей. Как правило, для обеспечения более полного доступа докторам приходится создавать не один, а несколько крошечных разрезов-проколов – обычно менее одного сантиметра в длину, хотя иногда требуются и более длинные разрезы.
Кроме косметического эффекта, в чем еще плюс подобных операций?
Э.Н.: Косметический эффект в этом деле совсем не на первом месте. Если бы полостные операции со своими обширными разрезами давали лучший результат, чем лапароскопические, этот метод не был бы так востребован. Сейчас хирургия минимального вмешательства с каждым днём всё больше укрепляет свои позиции не только в онкологической практике, но и практически во всех видах хирургических вмешательств. К примеру, в SOFIEMED мы 80 — 85% всех заболеваний оперируем лапароскопическим методом. Данный поход в десятки раз уменьшает болевой синдром в постоперационном периоде, сокращая длительность реабилитации и облегчая её течение. Так, пациент уже на второй день может встать с кровати и немного прогуляться. Раннее восстановление также «на руку» тем, кому после операции необходимо начать/возобновить курс химиотерапии. Как правило, химиотерапия должна быть продолжена в течение месяца после операции. После полостной операции человек восстанавливается примерно за 1-1,5 месяца, а иногда и больше, лапароскопия же позволяет «встать на ноги» спустя 10-15 дней. Также данная операция позволяет визуализировать все лимфоузлы, в которых распространились раковые клетки, и радикально их удалить во всех группах лимфоузлов желудка. Помимо прочего, уменьшается риск переноса раковых клеток на другие органы. Так что, эффективность данного метода видна «невооруженным глазом».
Получается, что мы можем с уверенностью заявить, что это этот метод может полностью излечить человека от рака?
Э.Н.: Онкология – это, конечно, не приговор, но и не простуда, которую можно вылечить на «раз-два». Прогрессирование этого диагноза во многом зависит от стадии его запущенности. Нужно понимать, что даже если пациенту была поставлена I стадия рака из IV возможных, даже если ему успешно провели операцию, то это не значит, что его жизнь пойдет по прежнему сценарию. Всё-равно нужно регулярно наблюдаться у врача-онколога и выполнять все его назначения. Также важно понимать, что если пациенту поставлена IV стадия рака, то целесообразность проведения операции вообще находится под вопросом. При таком раскладе надо смотреть, есть ли канцеромотоз (перенос раковых клеток на другие органы) или нет. Если мы получаем положительный ответ, то в некоторых случаях проводить радикальную операцию смысла нет, так как результат, как бы это печально ни прозвучало, в итоге будет всё равно один. Всё что мы можем сделать – это постараться продлить жизнь человека паллиативными методами¹.
Вы очень подробно рассказали про плюсы этого метода. А минусы? Неужели их нет?
Э.Н.: Для пациента такие операции в любом случае всегда проходят со знаком «+», но спорить не буду, стоят они, конечно, дороже, чем стандартные полостные. А так, в основном, тут больше сложностей для оперирующего хирурга, так как этот метод требует «ювелирной» работы. Я обучался и продолжаю обучаться тонкостям лапароскопии с 2008 года, свои самые первые «большие» операции я провёл в Германии, находясь там на 2-летнем обучении. Для того, чтобы начать проводить лапараскопические операции, хирург должен в совершенстве овладеть открытым способом оперирования, так как в «закрытом» пространстве у тебя нет и шанса на ошибку. Одно неверное движение может нарушить кровоснабжение жизненно важных органов, повредить сосуды или аорту, поэтому ты должен быть уверен в каждом своём движении.
Была рада побеседовать с Вами, доктор! Наше интервью хотелось бы закончить доброй традицией: пожеланиями для наших читателей. Скажите, пожалуйста, пару слов.
Э.Н.: Я бы хотел пожелать здоровья, конечно, и любви не только к близким, но и к себе. Это важно, потому что, если человек не любит себя, то и все остальные сферы жизни, а особенно здоровье, будут от этого страдать. Нужно заботиться о себе и уметь слушать свой организм, он ведь всегда пожалуется, если что-то не в порядке! И ещё я хотел бы добавить: «Друзья, не надо бояться врачей!». Поверьте, чем раньше вы обратитесь со своей проблемой, тем быстрее и эффективнее мы сможем вам помочь – это наше призвание и долг! Берегите себя, сохраняйте жизнелюбие в любых ситуациях и радуйтесь каждому прожитому дню!
Беседовала Мария Данилевская.
Доктор Эмзар Надирадзе ведет приём в многопрофильной клинике «Sofie Med Group»
Адрес: г. Актау, 1 мкр-он., Больничный городок, здание № 6.
Телефон для связи 8 (7292) 20-33-33.
Сайт: sofiemed.com

Лицензия № 00522DE от 14.05.2014 г.
Выдана Управлением здравоохранения Мангистауской области.
¹Паллиативная помощь — подход, позволяющий улучшить качество жизни пациентов (детей и взрослых) и их семей, столкнувшихся с проблемами, связанными с опасным для жизни заболеванием, путем предотвращения и облегчения страданий за счет раннего выявления, тщательной оценки и лечения боли и других физических симптомов, а также оказания психосоциальной и духовной поддержки.